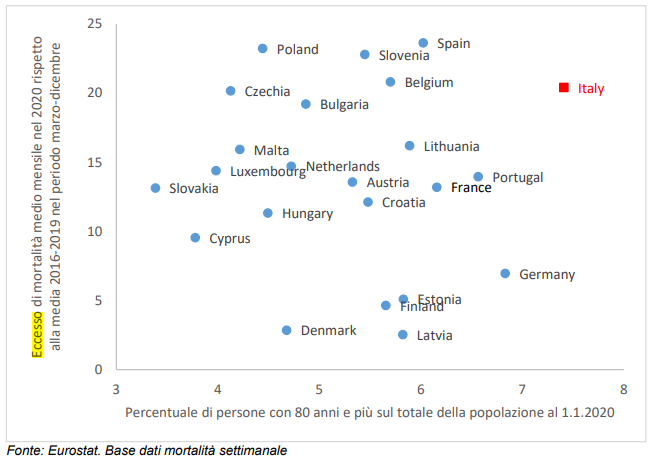
Il tasso di mortalità da COVID-19 in Italia è tra i più elevati del mondo. Sono state addotte diverse motivazioni, alcune ragionevoli, benché completamente prive di riscontro (l’età avanzata) altre fantasiose, su cui non val la pena perdere tempo. La realtà è invece quella che mostra la figura dell’Eurostat: l’Italia ha il più alto tasso di letalità in Europa. L’età non c’entra. Punto.
La mia idea è che una delle cause principali di questa catastrofe debba ascriversi alla fatiscente medicina territoriale. Stamane il portiere del mio stabile mi diceva sconsolato che aveva provveduto da solo ad iscriversi nelle liste di vaccinazione che la nostra regione, in modo esemplarmente efficiente, ha ora aperto per gli over-50. Lui, uomo ancora giovane, avrebbe già dovuto essere vaccinato come persona fragile, uscita un paio di mesi fa da un infarto acuto del miocardio ed un delicato intervento chirurgico di by-pass aorto-coronarico, ma semplicemente il medico di famiglia, che avrebbe dovuto segnalarlo, non se ne è curato. Ma è solo l’ultimo dei casi che io, personalmente, ho dovuto registrare durante questi mesi di piano vaccinale, e che documenta eloquentemente quella che noi chiamiamo “inerzia”, con una parola gentile, che però in molti casi dovrebbe essere invece declinata come negligenza.
Durante questo terribile 2020 e l’inizio del 2021, il SARS-CoV2 ha ucciso (al 27 aprile) 119.912 persone in Italia, tra marzo e dicembre 2020, con un inaccettabile eccesso di mortalità del 21% rispetto alla media dei 5 anni precedenti nello stesso periodo.
Secondo me questo è successo perché le persone sono state lasciate nelle loro case senza assistenza e sono arrivate in ospedale troppo tardi. L’attuale sistema di medicina del territorio si è rivelato non solo fallimentare, ma un’autentica truffa ai danni dei cittadini. E’ una patologia di sistema della quale i medici di famiglia rappresentano il sintomo, certamente non la causa.
Le cause del fallimento della medicina territoriale in Italia durante la pandemia da SARS-CoV2 sono molte:
- inadeguatezza degli studi medici di medicina generale (MMG),
- elevato numero di assistiti per medico,
- inerzia, spesso colpevole, se non ignavia,
- frammentazione dei servizi (medicina di famiglia, guardia medica, Unità Speciali di Continuità Assistenziale [USCA]).
Ma la causa prima della inefficienza è il rapporto privatistico tra Stato (Regioni) e MMG, che, di fatto, sono fuori dall’organizzazione della sanità pubblica ed avulsi dal sistema pubblico dell’emergenza-urgenza. La parte più rilevante della nostra medicina territoriale è affidata alle mani di libero-professionisti, un rapporto, fortemente voluto dalle corporazioni sindacali dei MMG, che è alla base di una congerie di incertezze, ricatti ed inefficienze. Basti ricordare:
- la fornitura dei presidi di protezione individuale (a chi ne spetta l’acquisto, al committente del servizio, cioè lo Stato (Regioni), o al libero-professionista?)
- le retribuzioni addizionali, scandalose dal mio punto di vista, di attività professionali che dovrebbero essere ovviamente svolte nell’ambito dei compiti assegnati;
- la mancata gestione domiciliare (a distanza) dei pazienti domiciliati con COVID-19, con ricorso a volte incongruo alle USCA, perché i medici non rispondono alle chiamate e non sono preparati ad utilizzare risorse informatiche.
Bisogna mettere mano ad una radicale riforma nazionale della medicina territoriale. Il MMG non può rimanere una monade isolata dal contesto del servizio sanitario pubblico, ma va inserito in un progetto organico che parta dalla medicina di famiglia ed arrivi fino ai servizi di terapia intensiva in un unicum che deve evitare doppioni e sprechi e che necessariamente deve dotarsi di adeguate e potenti infrastrutture informatiche centralizzate.
La medicina territoriale extraospedaliera dovrebbe raccogliere tutte le competenze che precedono la decisione del ricovero in ospedale o, ancora più importante, dell’invio in pronto soccorso. Per questo obbiettivo, io credo che il MMG dovrebbe essere inserito nel sistema sanitario regionale, come Dirigente Sanitario, contrattualizzato esattamente come i medici ospedalieri.
Il MMG dovrebbe avere sotto la sua responsabilità un distretto territoriale ragionevolmente dimensionato ed essere affiancato da collaboratori, medici, infermieri, operatori sanitari, in numero adeguato alla densità abitativa del territorio ed alle attività che questo richiede.
Sotto la sua responsabilità dovrebbero essere organizzati servizi domiciliari di continuità assistenziale, che includano anche attività di emergenza (ora Guardia Medica/USCA), dimensionati in relazione allo storico del territorio ed a modelli previsionali sviluppati da adeguate competenze epidemiologiche, integrate con le centrali operative e le reti. Con un network del genere diventerebbe più semplice decongestionare i pronto-soccorsi. Invece di essere il paria di un sistema frammentato ed anacronistico, il MMG dovrebbe diventare il protagonista, il motore della razionalizzazione dell’infrastruttura operativa, assumendone oneri ed onori.
In relazione alle specificità epidemiologiche del territorio, il mio ipotetico Dirigente Sanitario con compiti di MMG dovrebbe poter avvalersi di specialisti territoriali, la cui posizione giuridica dovrebbe essere definita in modo non equivoco, e coerente con la messa a sistema del network costituito dai 3 pilastri, medicina del territorio – ospedale – servizi di epidemiologia e prevenzione.
Per quanto detto sopra, tutto il personale della medicina territoriale andrebbe riqualificato, innanzitutto cessando lo scandalo dei corsi regionali di medicina di famiglia (so di che parlo avendo fatto per due volte il Presidente di Commissione di Diploma). La preparazione del MMG dovrebbe essere riportata nell’alveo universitario/ospedaliero, cosa impedita finora da corporazioni potenti e clientele politiche. Può un medico del territorio ignorare i rudimenti di lettura di un elettrocardiogramma o di un equilibrio acido-base? O ignorare l’ausilio diagnostico imprescindibile di un ecografo palmare? No. Non dovrebbe, e, nella mia idea, infatti, non dovrà.
Anzi, il MMG dovrà assolvere a compiti formativi sostanziali, di staging sul territorio degli specializzandi che volessero prendere questa strada. Insieme con un programma di riqualificazione dell’esistente, bisognerebbe generare una specializzazione universitaria in Medicina del Territorio, dopo un rodaggio iniziale che utilizzi le risorse formative, universitarie/ospedaliere, già operanti, come fu fatto prima della creazione della specializzazione in Medicina di Urgenza. Bisognerebbe creare in un primo tempo una ramificazione della Scuola di Specializzazione in Medicina Interna per la Medicina del Territorio, per arrivare in un prossimo futuro ad una nuova Scuola di Specializzazione in Medicina del Territorio cui partecipino i MMG come attori sostanziali della formazione sul campo dei giovani colleghi.
La ricostituzione di una medicina territoriale riqualificata sarebbe un potente volano per un salto in avanti di tutto il sistema sanitario e dovrebbe coinvolgere il governo nella sua interezza.
Bisogna però capire che una riforma di queste dimensioni, che avrebbe lo scopo di integrare il sistema ospedaliero con la medicina territoriale, mettendo il paese relativamente al sicuro da nuove catastrofiche epidemie, non potrà mai essere realizzata senza un prodigioso investimento economico in infrastrutture, attrezzature e, specialmente, personale qualificato.
Il recovery fund è un treno che passa e che non si fermerà.
Speriamo che il Governo sappia (e possa) fare le scelte giuste.